Determinando o Status Funcional do Trato Corticorrindiano dentro de uma semana de Derrame
Summary
Este protocolo é para avaliar a função do trato corticorrindiano dentro de 1 semana de derrame. Ele pode ser usado para selecionar e estratificar pacientes em ensaios de intervenções projetadas para melhorar a recuperação e os resultados do motor do membro superior e na prática clínica para prever resultados funcionais do membro superior 3 meses após o Acidente Vascular Cerebral( AVC).
Abstract
Alta variabilidade interindividual na recuperação da função de membro superior (UL) após o AVC significa que é difícil prever o potencial de recuperação de um indivíduo com base apenas em avaliações clínicas. A integridade funcional do trato corticorraquidiano é um importante biomarcador prognóstico para a recuperação da função UL, particularmente para aqueles com grave comprometimento inicial do UL. Este artigo apresenta um protocolo para avaliar a função do trato corticorrindiano dentro de 1 semana de derrame. Este protocolo pode ser usado para selecionar e estratificar pacientes em ensaios de intervenções projetadas para melhorar a recuperação do motor UL e os resultados após o AVC. O protocolo também faz parte do algoritmo PREP2, que prevê a função UL para pacientes individuais 3 meses após o derrame. O algoritmo combina sequencialmente uma avaliação de força ul, idade, estimulação magnética transcraniana e gravidade do derrame, dentro de poucos dias após o derrame. Os benefícios do uso do PREP2 na prática clínica são descritos em outros lugares. Este artigo se concentra no uso de uma avaliação de força ul e estimulação magnética transcraniana para avaliar a função do trato corticorrâmdia.
Introduction
A função do membro superior é comumente prejudicada após o AVC, e a recuperação da função UL é importante para recuperar a independência nas atividades diárias de vida1. Os testes de reabilitação de Acidente Vascular Cerebral (AVC) são frequentemente destinados a melhorar a recuperação e os resultados do UL após o Derrame. A maioria das pesquisas de reabilitação de AVC é realizada com pacientes em estágio crônico (>6 meses após o acidente vascular cerebral), mas a maior parte da reabilitação ocorre precocemente após o AVC2,3. Mais pesquisas precisam ser realizadas com pacientes logo após um AVC para construir uma base de evidências para a prática de reabilitação.
Um dos maiores desafios na realização de pesquisas logo após o AVC é detectar os efeitos da intervenção no contexto da recuperação que ocorre durante as semanas iniciais e meses após o AVC. Alta variabilidade intersujeitana apresentação clínica e recuperação cria ruído que pode obscurecer os efeitos benéficos das intervenções. Os grupos de intervenção e controle são tipicamente equilibrados em medidas clínicas de comprometimento neurológico inicial. No entanto, essas medidas são muitas vezes preditores ruins do potencial do paciente para a recuperação subsequente, particularmente aqueles com comprometimento inicial grave4,5. Isso significa que os grupos podem ser combinados para medidas clínicas de linha de base e não correspondem ao seu potencial de recuperação, o que torna mais difícil determinar os efeitos da intervenção. Os biomarcadores podem enfrentar esse desafio identificando o potencial individual de recuperação motora, para que os grupos possam ser comparados com precisão e estratificados6,7,8. Os biomarcadores também podem ser usados para selecionar pacientes mais propensos a responder aos mecanismos deaçãoconhecidos ou hipóteses da intervenção.
A integridade funcional do trato corticorrindiano (CST) é um biomarcador chave que prevê a recuperação da função UL apósoavc 5,8,9,10,11,12. O CST transmite a saída motora descendente do córtex motor primário para a medula espinhal e é essencial para coordenação e controle motor fino. Pacientes com CST funcional após o AVC são mais propensos a recuperar força, coordenação e destreza do que os pacientes sem. Uma avaliação clínica pode ser suficiente para confirmar que o CST é funcional em pacientes levemente prejudicados13,14,15. No entanto, são necessários pacientes com comprometimento inicial mais grave ou não ter Um CST funcional, e uma avaliação neurofisiológica utilizando estimulação magnética transcraniana (TMS) é necessária9,10,11,16,17.
TMS é uma técnica não invasiva e indolor que pode ser usada para testar a funçãoCST 18. A bobina TMS fornece um estímulo magnético sobre o córtex motor primário que gera um voleio descendente no CST, provocando um potencial evocado motor (MEP) nos músculos do membro contralateral19. A presença de um EUROP no braço ou mão paretica (MEP+) indica um CST funcional e está associada a maior potencial de recuperação da função UL. Pacientes que são mesofes são mais propensos a ter pior recuperação de UL, sem retorno da função mão coordenada e hábil4,6,9,12,16.
Testar todos os pacientes com TMS é impraticável e desnecessário, pois aqueles com prejuízo inicial leve provavelmente têm um CST17funcional . Portanto, é necessária uma abordagem hierárquica para que o TMS seja usado apenas para pacientes com comprometimento inicial mais grave. O algoritmo PREP2 foi desenvolvido usando uma combinação de medidas clínicas e TMS para avaliar a função CST e prever o provável resultado ul em 3 meses após o acidente vascular cerebral(Figura 1)17. Prep2 começa no dia 3 após o acidente, testando a força do sequestro do ombro e extensão do dedo no braço paretático (pontuação SEGURA), usando as notas do Conselho de Pesquisa Médica. Se a soma dessas notas for de 5 ou mais de 10, é “seguro” assumir que o paciente é MEP+. Espera-se que esses pacientes tenham um bom ou excelente resultado ul por 3 meses após o acidente vascular cerebral, dependendo de sua idade17. Esses pacientes não precisam de TMS para determinar o status do MEP, minimizando custos e testes desnecessários para o paciente.
Pacientes com pontuação segura inferior a 5 no 3º pós-derrame do dia 3 exigem TMS para determinar a integridade funcional de seu CST. Se um MEP pode ser obtido a partir dos músculos de radialis extensores paretica (ECR) ou primeiro interosso dorsal (FDI), o paciente é MEP+ e deverá recuperar o controle motor fino da mão por 3 meses após o acidente vascular cerebral. Aproximadamente metade dos pacientes com pontuação SEGURA menor que 5 no 3º pós-derrame do dia 3 são MEP+. É importante ressaltar que os pacientes podem ter uma pontuação SEGURA tão baixa quanto zero e ser MEP+. Isso ilustra a necessidade de TMS neste subgrupo de pacientes, pois a avaliação clínica por si só não pode distinguir entre pacientes com e sem Um CST funcional. Pacientes que são MEP têm danos significativos no CST. Espera-se que esses pacientes tenham um resultado funcional ul limitado ou ruim dependendo de sua gravidade geral do AVC, medido com o Instituto Nacional de Escala de AVC em Saúde (NIHSS) (Figura 1)17. Esses pacientes não devem recuperar o controle coordenado e hábil dos dedos e podem ser agrupados para fins de pesquisa.
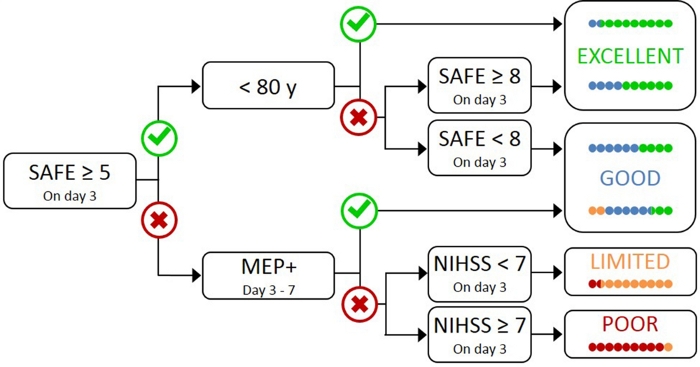
Figura 1: O algoritmo PREP2. SEGURO = Abdução do Ombro, pontuação de Extensão de Dedo, que é a soma das notas do Conselho de Pesquisa Médica para cada um desses movimentos de 5, para uma pontuação total SAFE de 10. MEP+ = Potenciais Motores Evocados podem ser obtidos a partir dos radialis de carpi extensor estórtica (ECR) e/ou primeiro músculos interossos dorsais (FDI) do UL paretico usando estimulação magnética transcraniana. NIHSS = National Institutes of Health Stroke Scale. O algoritmo prevê um dos quatro possíveis resultados funcionais ul em 3 meses após o acidente vascular cerebral. Cada categoria de previsão está associada a um foco de reabilitação que pode ser usado para adaptar a terapia UL2. Os pontos coloridos representam, proporcionalmente, a precisão do algoritmo PREP2. Os pontos são codificados por cores com base na categoria de resultado realmente alcançado 3 meses após o acidente vascular cerebral (Verde = Excelente; Azul = Bom; Laranja = Limited; Vermelho = Pobre). Figura reproduzida de Stinear et al.17. Clique aqui para ver uma versão maior deste valor.
Na prática clínica, a PREP2 prevê uma das quatro categorias de desfecho que podem ser usadas para adaptar a reabilitação de pacientes individuais e ajudar pacientes e famílias a entender o que podem esperar para sua recuperação da Ul. Até o momento, prep2 é a única ferramenta de previsão UL validada externamente que combina informações de avaliação clínica e biomarcadores em uma árvore de decisão17. É também a única ferramenta de previsão ul com pesquisa sobre os efeitos da implementação na prática clínica20,21. As previsões prep2 são precisas para cerca de 75% dos pacientes, muito otimistas para 17% e muito pessimistas para 8% dos pacientes com 3 meses após o derrame17. A precisão é maior para os pacientes com MEP (preciso para 90% dos pacientes com MEP), destacando o valor do uso do TMS para identificar esses pacientes com danos graves nas vias motoras descendentes17. Prep2 permanece correto para cerca de 80% dos pacientes em 2 anos após o acidente de ano22. Isso suporta o uso do PREP2 para prever os resultados do motor funcional ul a 3 meses e a longo prazo. Informações sobre a entrega de previsões PREP2 e usá-las na prática clínica estão fora do escopo deste artigo de métodos, mas recursos detalhados estão disponíveis online23.
A PREP2 fornece aos pesquisadores uma ferramenta para selecionar e estratificar pacientes para ensaios clínicos. Isso permite que os pacientes sejam agrupados não apenas de acordo com as características clínicas de base, mas também seu potencial neurobiológico para a recuperação da UI. Apesar das evidências crescentes para o uso de TMS como biomarcador prognóstico para a recuperação do UL, a falta de familiaridade com os protocolos TMS em ambientes hospitalares com pacientes com avc subagudo pode ser uma barreira ao seu uso na pesquisa. Portanto, este protocolo visa demonstrar como usar o escore SEGURO e TMS para avaliar a função De CST em pacientes em um ambiente hospitalar precoce após o AVC.
Protocol
Representative Results
Discussion
A função CST avaliada com status mep é um biomarcador prognóstico chave para a recuperação e o resultado após o Acidente Vascular Cerebral ( AVC). Um total de 95% dos pacientes com CST funcional em 1 semana após o acidente de ano alcançam uma pontuação de Teste de Braço de Pesquisa de Ação (ARAT) de pelo menos 34 de 57 por 3 meses após o derrame17. Por outro lado, 100% dos pacientes sem CST funcional em 1 semana após o acidente de ano atingem uma pontuação arat de menos de 34 por…
Divulgazioni
The authors have nothing to disclose.
Acknowledgements
Os autores agradecem ao Professor Winston Byblow e Harry Jordan por sua valiosa contribuição para este trabalho. Este trabalho foi financiado pelo Conselho de Pesquisa em Saúde da Nova Zelândia.
Materials
| alcohol/skin cleansing wipes | Reynard | alcohol prep pads | |
| electromyography electrodes | 3M | red dot electrodes | |
| Magstim TMS coil | Magstim | flat figure-8 coil | |
| razors | any | ||
| skin prep tape | 3M | red dot skin prep tape | |
| TMS stimulator | Magstim | Magstim 200 single pulse stimulator |
Riferimenti
- Veerbeek, J. M., Kwakkel, G., van Wegen, E. E., Ket, J. C., Heymans, M. W. Early prediction of outcome of activities of daily living after stroke: a systematic review. Stroke. 42 (5), 1482-1488 (2011).
- Lohse, K. R., Schaefer, S. Y., Raikes, A. C., Boyd, L. A., Lang, C. E. Asking New Questions with Old Data: The Centralized Open-Access Rehabilitation Database for Stroke. Frontiers in Neurology. 7, 153 (2016).
- Stinear, C., Ackerley, S., Byblow, W. Rehabilitation is initiated early after stroke, but most motor rehabilitation trials are not: a systematic review. Stroke. 44 (7), 2039-2045 (2013).
- Stinear, C. M. Prediction of recovery of motor function after stroke. Lancet Neurology. 9 (12), 1228-1232 (2010).
- Byblow, W. D., Stinear, C. M., Barber, P. A., Petoe, M. A., Ackerley, S. J. Proportional recovery after stroke depends on corticomotor integrity. Annals of Neurology. 78 (6), 848-859 (2015).
- Stinear, C. M. Prediction of motor recovery after stroke: advances in biomarkers. Lancet Neurology. 16 (10), 826-836 (2017).
- Kim, B., Winstein, C. Can Neurological Biomarkers of Brain Impairment Be Used to Predict Poststroke Motor Recovery? A Systematic Review. Neurorehabilitation and Neural Repair. 31 (1), 3-24 (2016).
- Boyd, L. A., et al. Biomarkers of stroke recovery: Consensus-based core recommendations from the Stroke Recovery and Rehabilitation Roundtable. International Journal of Stroke. 12 (5), 480-493 (2017).
- Escudero, J. V., Sancho, J., Bautista, D., Escudero, M., Lopez-Trigo, J. Prognostic value of motor evoked potential obtained by transcranial magnetic brain stimulation in motor function recovery in patients with acute ischemic stroke. Stroke. 29 (9), 1854-1859 (1998).
- Pennisi, G., et al. Absence of response to early transcranial magnetic stimulation in ischemic stroke patients: prognostic value for hand motor recovery. Stroke. 30 (12), 2666-2670 (1999).
- Rapisarda, G., Bastings, E., de Noordhout, A. M., Pennisi, G., Delwaide, P. J. Can motor recovery in stroke patients be predicted by early transcranial magnetic stimulation?. Stroke. 27 (12), 2191-2196 (1996).
- Bembenek, J. P., Kurczych, K., Karli Nski, M., Czlonkowska, A. The prognostic value of motor-evoked potentials in motor recovery and functional outcome after stroke – a systematic review of the literature. Functional Neurology. 27 (2), 79-84 (2012).
- Smania, N., et al. Active finger extension: a simple movement predicting recovery of arm function in patients with acute stroke. Stroke. 38 (3), 1088-1090 (2007).
- Nijland, R. H., van Wegen, E. E., Harmeling-van der Wel, B. C., Kwakkel, G. EPOS Investigators. Presence of finger extension and shoulder abduction within 72 hours after stroke predicts functional recovery: early prediction of functional outcome after stroke: the EPOS cohort study. Stroke. 41 (4), 745-750 (2010).
- Katrak, P., et al. Predicting upper limb recovery after stroke: the place of early shoulder and hand movement. Archives of Physical Medicine and Rehabilitation. 79 (7), 758-761 (1998).
- Stinear, C. M., Barber, P. A., Petoe, M., Anwar, S., Byblow, W. D. The PREP algorithm predicts potential for upper limb recovery after stroke. Brain. 135 (Pt 8), 2527-2535 (2012).
- Stinear, C. M., et al. PREP2: A biomarker-based algorithm for predicting upper limb function after stroke. Annals of Clinical and Translational Neurology. 4 (11), 811-820 (2017).
- Groppa, S., et al. A practical guide to diagnostic transcranial magnetic stimulation: report of an IFCN committee. Clinical Neurophysiology. 123 (5), 858-882 (2012).
- Barker, A. T., Jalinous, R., Freeston, I. L. Non-invasive magnetic stimulation of human motor cortex. Lancet. 1 (8437), 1106-1107 (1985).
- Stinear, C. M., Byblow, W. D., Ackerley, S. J., Barber, P. A., Smith, M. C. Predicting Recovery Potential for Individual Stroke Patients Increases Rehabilitation Efficiency. Stroke. 48 (4), 1011-1019 (2017).
- Connell, L. A., Smith, M. C., Byblow, W. D., Stinear, C. M. Implementing biomarkers to predict motor recovery after stroke. NeuroRehabilitation. 43 (1), 41-50 (2018).
- Smith, M. C., Ackerley, S. J., Barber, P. A., Byblow, W. D., Stinear, C. M. PREP2 Algorithm Predictions Are Correct at 2 Years Poststroke for Most Patients. Neurorehabilitation and Neural Repair. 33 (8), 635-642 (2019).
- Rossi, S., Hallett, M., Rossini, P. M., Pascual-Leone, A. Safety, ethical considerations, and application guidelines for the use of transcranial magnetic stimulation in clinical practice and research. Clinical Neurophysiology. 120 (12), 2008-2039 (2009).
- Talelli, P., Greenwood, R. J., Rothwell, J. C. Arm function after stroke: neurophysiological correlates and recovery mechanisms assessed by transcranial magnetic stimulation. Clinical Neurophysiology. 117 (8), 1641-1659 (2006).

